
妊娠キットで陽性だった💕

おめでとうございます✨️
では、これからの検査で見ていくポイントを解説していきますね!
妊娠反応陽性後に行う妊娠初期の検査が超音波検査(エコー検査)です。
この検査は単に「赤ちゃんの様子を見る」だけでなく、母子の健康を守る重要な役割を果たしています。
妊娠初期の超音波検査について、医学的に正確でありながら、妊婦さんにとってわかりやすい形で詳しく解説します。
この記事を読むことで、検査の目的や見方、注意すべき点まで、すべて理解できるようになります☺
【妊娠初期の超音波検査|6つの重要な目的】
妊娠初期の超音波検査は、現代の産科医療において絶対に欠かせない検査です。
特に妊娠初期では、赤ちゃんが非常に小さく、子宮も骨盤の奥にあるため、お腹の上からの検査では十分に観察できません。
そのため、膣から行う「経腟超音波検査」が標準的に使用されます。
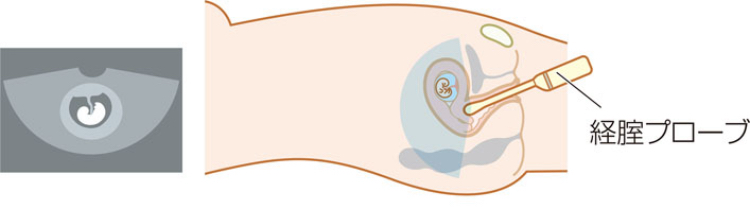
病衣がみえる vol.10 産科(第4版)より
この検査を行うことにより、詳細な情報を得ることができるのです。

妊娠の初期には何を確認しているの?
妊娠初期には次の6つを確認するために超音波検査を行います
- 正常に妊娠しているか?
- 胎児は生存している?心拍はある?
- 分娩予定日の決定
- 胎児数・双子ちゃんの場合はタイプの確認
- 胎児の形態異常の有無
- 子宮および卵巣の確認
6つについて解説した後に、胎児の成長過程、異常所見について解説します。
それでは行きましょう!!!!
正常妊娠の確認|胎嚢の発見が最初の一歩
妊娠検査薬で陽性反応が出ても、それだけでは正常妊娠とは断定できません。
最も重要なのは、子宮の中に胎嚢(たいのう)という赤ちゃんを包む袋があることを確認することです。

子宮の中ということが大切なの?
胎嚢は妊娠4週の早い時期から確認でき、遅くとも妊娠5週には必ず確認できます。
正常な胎嚢の特徴は、黒い袋状の構造が「ホワイトリング」と呼ばれる白い輪で囲まれていることです。
子宮の中以外に妊娠することを”異所性妊娠”といいます。
これは、最悪の場合大量の出血により無くなる可能性があり非常に緊急性の高い状態になります⚡️
異所性妊娠に関しては後ほど解説します。

ただし、特に生理周期がバラバラな方などは正常妊娠でも子宮内に胎嚢が見えない場合もあります。
その場合は、hCG(妊娠すると高くなる物質)を検査したり、時間をあけて診察を行うことがあります。
胎児の生存確認|心拍動が示す生命の証
赤ちゃんの心拍動を確認することは、胎児が元気に生きている最も確実な証拠です。
心拍動は妊娠6週頃から確認でき、妊娠8週になると100%の赤ちゃんで確認できます。
病衣がみえる vol.10 産科(第4版)より
ただし、心拍動が確認できても、妊娠初期の流産率は16〜36%と決して低くありません。
そのため、心拍確認後も慎重な経過観察が必要です。
正確な分娩予定日の決定|妊娠管理に重要な指標
最終月経から計算した予定日と、実際の赤ちゃんの発育には差があることが多いです。
超音波検査では、頭殿長(CRL:頭からお尻までの長さ)を測定することで、±4日以内の精度で妊娠週数を決定できます。
この正確な週数決定は、その後の妊娠管理において極めて重要です。

どうして重要なの?
もし誤った妊娠週数で妊娠管理を行うと、 本当は週数相当の発育なのに赤ちゃんが小さめ(胎児発育不全)と見誤る可能性があるからです⚡️
出産のタイミングもズレてしまうので予定日はとても大切な指標になります。
*妊娠11週以降はCRLでの精度が低下するため、児頭大横径(BPD)での測定に切り替えます。

赤ちゃんが大きくなってからの初受診は、分娩予定日の評価が難しくなるので妊娠がわかったらすぐに受診しましょう!
多胎妊娠の診断と膜性診断|リスク管理の基本
双子や三つ子などの多胎妊娠では、胎盤の種類(膜性)を正確に診断することが生命に関わるほど重要です。
一絨毛膜双胎(胎盤を共有する双子)は、双胎間輸血症候群などの深刻な合併症のリスクが高くなります⚡️
妊娠10週までに膜性診断を行うことで、適切な管理方針を決定できます。
診断には「Tサイン」や「λサイン」などの特殊な所見を用います。
胎児形態異常の早期発見|出生前診断の重要性
妊娠初期でも、重篤な胎児異常を発見できることがあります。
スクリーニングとして妊娠10〜13週に以下の項目を確認します
- 頭部:半球状であるか(正常の形をしているか)
- 胸部:左右対称か。胸水や変な腫瘤がないか。
- 腹部:胃泡が左にあるか
- 四肢:手足が合計で4本みえるか
これらの項目を確認して赤ちゃんに大きな問題がないか確認します。
ただし、すべての異常が発見できるわけではないことに注意してください⚠️
そのため慎重な判断が必要です。
また、形態異常の診断は出生前診断の一種であり、十分なインフォームドコンセントが必要です。
母体の子宮・卵巣の総合評価|妊娠継続への影響
妊娠中は子宮筋腫や卵巣腫瘍などの母体の異常も詳しく評価します。
子宮筋腫や卵巣腫瘍があると以下のような影響を及ぼす可能性があります。
子宮筋腫の妊娠への影響 筋腫の位置とサイズにより影響が異なります:
- 粘膜下筋腫:流産リスク増加
- 子宮下部筋腫:分娩への影響
- 大きな筋腫:変性による疼痛
卵巣腫瘍の管理 妊娠中の卵巣腫瘍は以下の点で評価します:
- 良性か悪性かの判断
- 茎捻転のリスク
- 手術適応の検討
妊娠16〜20週での手術が最も安全とされています。
これらの異常は妊娠の継続や分娩に大きな影響を与える可能性があり、早期発見により適切な治療時期や方法を計画できます。
【胎児の成長過程|週数別の詳細な変化】
次に胎児の成長過程について解説します!
妊娠初期の赤ちゃんは、1週間ごとに劇的な変化を遂げます。
その成長過程を知ることで、超音波検査の結果をより深く理解できるようになります✌
妊娠4〜5週|胎嚢の出現と初期評価
この時期は妊娠の最初の確認段階です。
胎嚢は直径2〜3mmという極めて小さな状態で確認されます。
正常な胎嚢は完全に丸い形をしており、周囲を取り囲む絨毛膜が「ホワイトリング」として観察されます。
胎嚢の成長速度は1日約1mmで、この成長パターンが正常妊娠の重要な指標となります。
もし胎嚢が確認できない場合は、流産や異所性妊娠の可能性を慎重に検討します。
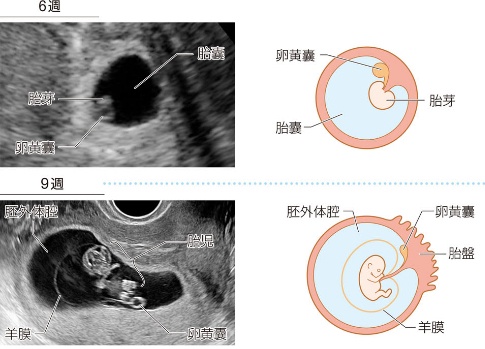
妊娠5〜6週|卵黄嚢の出現と栄養供給の開始
妊娠5週頃になると、胎嚢内に卵黄嚢という直径3〜5mmの円形構造が現れます。
卵黄嚢は赤ちゃんの初期の栄養源として機能し、血液を作る造血器官でもあります。
この時期の卵黄嚢のサイズや形状は、妊娠の予後を予測する重要な指標です。
正常な卵黄嚢は薄い壁を持ち、胎嚢の端に位置します。
妊娠6〜7週|胎芽の出現と心拍動の開始
妊娠6週になると、卵黄嚢の近くに胎芽(将来の赤ちゃん)が現れます。
最初は1〜2mmの小さな構造として確認されますが、心拍動が観察できるようになります。
この時期の心拍数は90〜110回/分程度で、徐々に増加していきます。
心拍動の確認は胎児の生存を示す最も重要な所見です。
妊娠7〜8週|頭殿長の測定開始と羊膜の確認
妊娠7週頃から、頭殿長(CRL)の正確な測定が可能になります。
この時期のCRLは約10mmで、妊娠週数の決定に最も適しています。
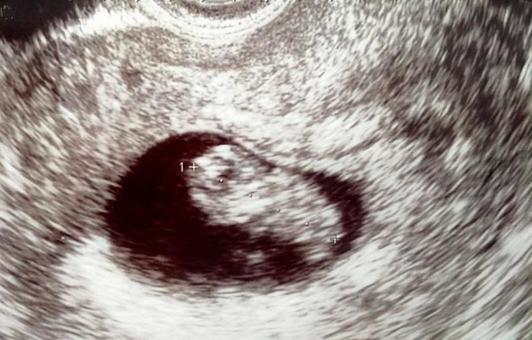
また、羊膜という赤ちゃんを直接包む膜も確認できるようになります。
羊膜の確認は、特に双胎妊娠での膜性診断に重要です。
【妊娠初期の異常診断と対処法|早期発見が救う命】
妊娠初期の超音波検査では、様々な異常を発見することがあります。
しかし、異常の発見=悪い結果ではありません。
早期発見により適切な対処を行うことが大切です。
流産関連の異常|正しい理解と対処
枯死卵(稽留流産)
胎嚢は確認できるものの、中に胎芽が発育しない状態です。
診断基準は以下の通りです:
- 胎嚢径25mm以上で胎芽が確認できない
- 胎芽5mm以上で心拍動が確認できない
- 1週間以上の間隔で再検査しても胎芽の発育がない
これらの基準を満たす場合、残念ながら妊娠の継続は困難です。
絨毛膜下血腫の管理
胎嚢周囲の血腫は、程度によって管理方法が異なります。
- 小さな血腫(胎嚢の30%未満):経過観察
- 中等度の血腫(30〜50%):安静療法
- 大きな血腫(50%以上):入院管理が必要な場合も
多くの場合、適切な管理により自然に消失します。
異所性妊娠の迅速診断
子宮外妊娠は産科救急の代表的疾患です。
診断のポイント
- 妊娠反応陽性でも子宮内に胎嚢がない
- 血中hCG値と超音波所見の乖離
- 腹腔内出血の所見(腹水、血腫)
迅速な診断と治療により、母体の生命を守ることができます。
詳しく知りたい方はこちらのブログで解説していますので、参考にしてください。

胞状奇胎の特徴的所見
胞状奇胎は絨毛の異常増殖による疾患です。
超音波所見
- 子宮内の多発性小囊胞像(「吹雪様」パターン)
- 正常な胎児構造の欠如
- 異常に高いhCG値
早期診断により適切な治療を行えば、予後は良好です。
まとめ|超音波検査で守る母子の未来
妊娠初期の超音波検査は、現代の産科医療において革命的な検査法です。
この検査により、赤ちゃんの健康状態を詳細に把握し、様々な異常を早期に発見できます。
重要なのは、異常が発見されても、それが必ずしも悪い結果につながるわけではないということです。
早期発見により適切な対処を行うことで、多くの場合、良好な妊娠結果を得ることができます。
検査結果について不安や疑問がある場合は、遠慮なく担当医に詳しく質問してください。
正しい知識と適切な医療により、安心して妊娠期間を過ごし、元気な赤ちゃんとの出会いを迎えることができるでしょう✨️
妊娠初期の超音波検査は、母子の健康を守る第一歩です。
定期的な検査を受けて、大切な命を育んでいきましょう💕
最後までお読み頂き誠にありがとうございました(*˘︶˘*).。.:*♡
【参考文献】
- 日本産科婦人科学会編『産婦人科診療ガイドライン産科編2020』日本産科婦人科学会、2020年
- 日本超音波医学会『超音波診断のための基礎と実際』南江堂、2022年
- 日本産科婦人科学会『必修知識2022年度版』日本産科婦人科学会、2022年
- Robinson HP, Fleming JE. A critical evaluation of sonar “crown-rump length” measurements. Br J Obstet Gynaecol. 1975;82(9):702-710.
- Salomon LJ, Alfirevic Z, Berghella V, et al. Practice guidelines for performance of the routine mid-trimester fetal ultrasound scan. Ultrasound Obstet Gynecol. 2011;37(1):116-126.
- Sepulveda W, Sebire NJ, Hughes K, Odibo A, Nicolaides KH. The lambda sign at 10-14 weeks of gestation as a predictor of chorionicity in twin pregnancies. Ultrasound Obstet Gynecol. 1996;7(6):421-423.
- 日本産科婦人科学会『出生前に行われる遺伝学的検査および診断に関する見解』2013年
- Vercellini P, Consonni D, Dridi D, Bracco B, Frattaruolo MP, Somigliana E. Uterine adenomyosis and in vitro fertilization outcome: a systematic review and meta-analysis. Hum Reprod. 2014;29(5):964-977.




コメント