はじめに
今回は体外受精ー胚移植を何回か行っても妊娠に結びつかない原因を解説していきます
これから示すグラフに生殖補助医療(assisted reproductive technology:ART)という言葉が出てくるので言葉の解説をさせてください
ARTは「妊娠を成立させるために卵子と精子、あるいは胚を扱う全ての治療」のことをいいます
つまり、体外受精ー胚移植、顕微授精ー胚移植、および凍結・融解胚移植などの不妊症治療全体をひっくるめた言葉です
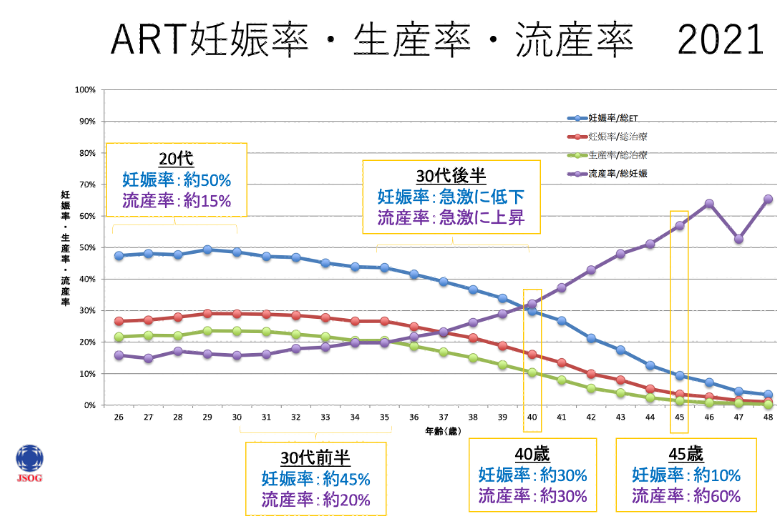
出典:2021年 体外受精・胚移植等の臨床実施成績
上のグラフはARTによる妊娠率(青線)と流産率(紫線)を示しています
このグラフからも分かるように20代でも妊娠率は50%と2回胚移植を行って1回成功する程度です💦

40歳だと3〜4回やってようやく妊娠するんだね⚡
そうなんです。。。そもそも妊娠率がそこまで高くはないんです(^_^;)
なので、複数回胚移植を行って妊娠しなかったからといって患者さん本人に原因があるとは限りません

でも、だからといって何もしないのは嫌だ〜!!
何か改善できる要素があるなら治したい!!

仰る通りやと思います
では、妊娠しない原因として考えられるものをこれから解説していきましょう!
着床障害とは
着床障害とは、良性胚を移植しても胚が子宮内膜に着床せず、妊娠判定が陰性となることです
体外受精において、40歳未満の方が良好な胚を4回以上移植した場合、80%以上が妊娠すると言われています
そのため、日本産婦人科学会では、良好な胚を4個以上かつ3回以上移植しても妊娠しない場合を「反復着床不全」としています
一般的には、良性胚を2回以上移植しても着床しなかった場合に着床不全と判断し、検査や治療を開始する施設が多いようです

着床という過程において、今の医学でもわからないことが多いのが現状です
そのため着床障害の明確な原因は指摘できませんが、着床を助けるためのアプローチが研究と臨床の両サイドから進められています
着床不全の原因として考えられるものは、①子宮内環境の問題、②胚の問題などが考えられます
このうち、最も多いのは胚自体の染色体異常など遺伝的なトラブルだと考えられており、初期の流産まで含めた不育症でも同じです
胚の問題に関しては不妊症の記事で解説し、今回は子宮内環境について解説していきます

では、さっそくいきましょーーー!!
子宮へ着床した胚には、子宮の内膜から伸びてきた血管から、酸素や栄養分をもらって成長します
そのため、この過程に問題がある場合には、赤ちゃんが十分な酸素や栄養分がもらえずに、着床しなかったり、着床しても赤ちゃんが育たなかったりします
また、着床前の胚がくっつきやすい環境づくりも子宮の大事な役割です
着床障害の原因は以下のものがあります
・子宮内膜が薄い
・子宮内に筋腫やポリープが存在する
・子宮内細菌叢の乱れている
・「着床の窓」がズレている
子宮内膜が薄い
卵胞が発育してくると卵胞からエストロゲンというホルモンが分泌され子宮内膜が厚くなります
着床に適する厚さは8mmといわれており、胚移植をする前には必ず子宮内膜の厚さをエコーで計測します
しかし、卵巣が発育せずエストロゲンが十分分泌されないと内膜が薄いままとなってしまいます
病院によって異なりますが当院では7mm以上でないと胚移植は行っておりません
ただし、内膜が薄いからといって必ずしも妊娠できないわけではなく、逆に十分な厚さがあれば妊娠できるというものではないのでご注意ください
子宮内に筋腫やポリープがある
2人に1人は子宮筋腫があると言われており、珍しい疾患ではありません
しかし、子宮筋腫の位置や大きさによって胚の着床を妨げる場合があります
特に「粘膜下筋腫」という筋腫は子宮内膜を圧排して着床の邪魔になりがちです💦
また、筋腫以外にもポリープや形態異常があったりするとその部分が血流不良になり上手く着床してくれません
そのため、MRIやエコー、子宮鏡などでしっかり検査を行う必要があります
治療方法は外来で行える処置もありますが、場合によっては手術が必要となる場合があります
手術の種類によりますが、場合によっては手術後半年は妊娠をしてはいけなくなることもあります(子宮破裂の可能性があるため傷をきちんと修復する必要があるからです)
そうなると不妊治療をしているのに半年はお預けの状態になります💦
受精・移植か手術のどちらを優先したほうが良いかなど、かかりつけの先生とよく話し合って決めましょう!
子宮内細菌叢の乱れ
これまで子宮内は無菌状態と考えられていましたが、多くの乳酸菌(善玉菌)がいて細菌叢(フローラ)を形成していることがわかりました
子宮内にたくさん乳酸菌が存在し酸性に保つことで雑菌が繁殖しにくく常にきれいに保たれています
免疫力が低下したときなど、乳酸菌の数が減って感染が起こしやすくなることも知られています
この細菌がバランスよく保たれている状態が正常細菌叢といわれて、雑菌が増えると細菌叢は崩れます
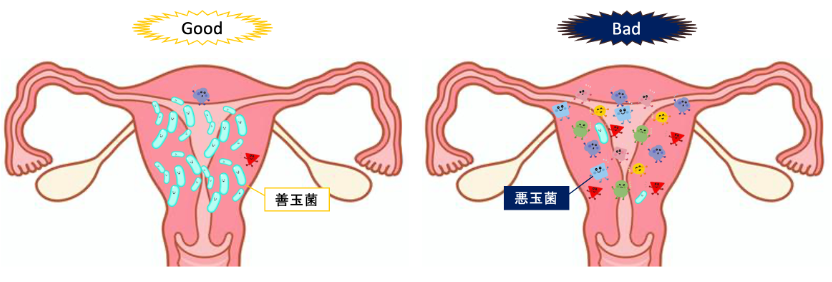
子宮内の細菌叢には、妊娠・出産によい影響を与える善玉菌と悪い影響を与える悪玉菌があり、善玉菌の乳酸桿菌・ラクトバチルスは、妊娠・出産に非常に重要であることが分かってきました

乳酸菌の存在がどうしてそんなに重要なの??
乳酸菌が少なく、雑菌が繁殖している環境では、炎症が起きている可能性があります🔥
長期間炎症が続いている状態を慢性子宮内膜炎といい、炎症が起きると免疫細胞が活性化するため着床しようとした胚を攻撃しようとします
そのため、子宮内に炎症が起きている方は妊娠しにくくなるといわれています
〜子宮内細菌叢の妊娠・出産との関係〜
子宮内の乳酸菌が少ないと、妊娠率を下げるだけでなく、生児獲得率まで低下させます
下図は、子宮内の細菌叢を調べたもので、乳酸菌の割合が正常(90%以上)の群と異常(90%未満)の群の妊娠率と妊娠継続率、生児獲得率を比較した結果です
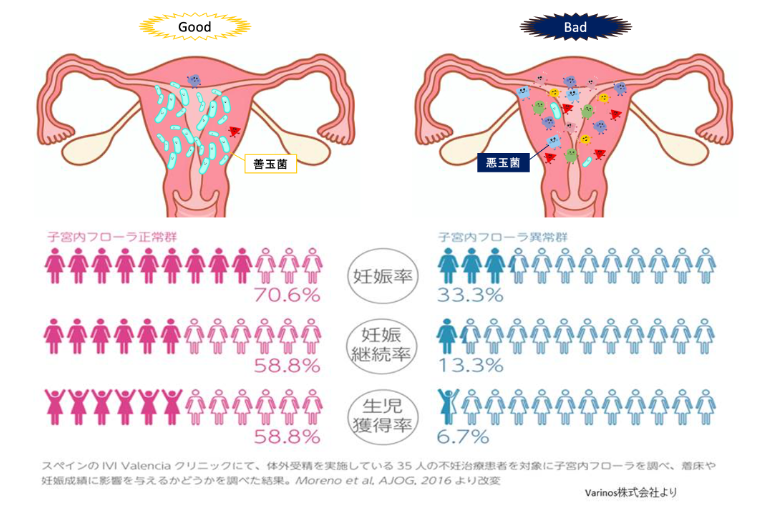
乳酸菌が90%以上の場合は、妊娠率70%・生児獲得率58%であるのに対して異常群では妊娠率33%・生児獲得率6%とかなり低いことがわかります
そのため、子宮内の細菌叢を整えることは非常に重要です

腸じゃないし子宮内細菌叢なんてどうやって良くするか分からない(泣)
まずは抗生剤を投与して細菌を減らすことが大切です。その次にラクトフェリンや乳酸菌を投与することで乳酸菌を増やし子宮内の環境を整えていきます✨
「着床の窓」について
子宮内膜は黄体ホルモンの影響を受け初めて一定期間経ったわずかな期間だけが胚を受け入れる準備ができています
これを”着床の窓”といいます
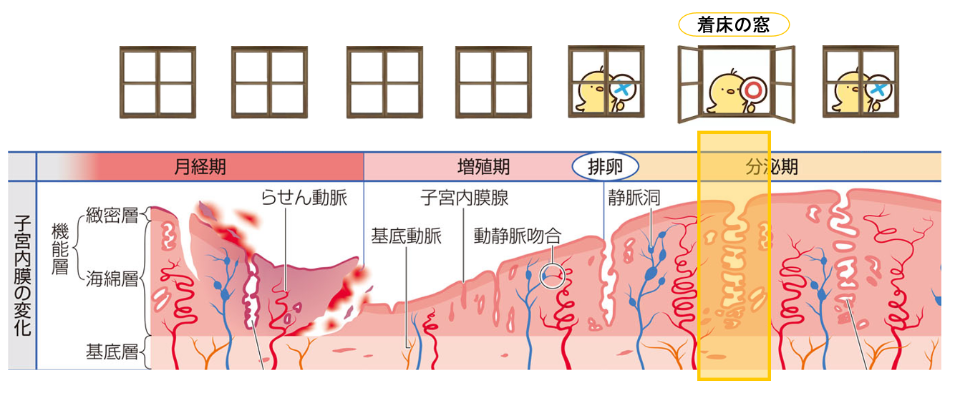
胚移植の時期が着床の窓とずれていると、妊娠率は非常に低くなります
そのため、個々の着床の窓を特定することで妊娠率の向上が期待できます
検査によって、着床の窓の時期を特定することができます
検査結果は4週間後に出るため、その結果を踏まえて別の周期に胚移植を行います
また、子宮内細菌叢の乱れは、着床の窓にも影響を与えます
そのため子宮内細菌叢の検査を行ってから着床の窓の検査をすることをおすすめします
最後に
いかがでしたでしょうか?
今回は複数回不妊治療を行っているのに妊娠しない方に対して解説をさせて頂きました
まだ明らかになっていないことも多く治療しても100%妊娠するとは限りません💦
むしろ妊娠する確率のほうが低いです(^_^;)
複数回妊娠が成功しないと精神的にも身体的にも負担が大きくなってきます
そして保険適応になったとはいえ、金銭的負担も大きいです
つらくいと思いますが、人生の大事な選択です
パートナーやかかりつけ医とよく相談して後悔のない選択をしてください
ここまで読んでくださりありがとうございました(*˘︶˘*).。.:*♡
【参考文献】
・日本産婦人科医会 16.反復着床不全
・データから考える 不妊症・不育症治療ー希望に応える専門外来の診療指針
・はじめての不妊治療 体外受精と検査




コメント