はじめに

妊娠反応陽性だったけど、お腹が痛いし出血もある。。。。
そんな症状を感じている方はいませんか?もしかすると、それは異所性妊娠の可能性があります。
⚠️その他にも正常妊娠や流産の可能性もあるのですぐに産婦人科を受診してください
異所性妊娠は決して珍しい症状ではありません。実際、妊娠される女性の約100人に1人が経験する症状です。
しかし、適切な知識を持って早期発見・早期治療を行えば、将来の妊娠にほとんど影響を与えることなく治療することができます。

異所性妊娠について知っておくべき重要な情報を、医学的根拠に基づいて分かりやすく解説します!
【異所性妊娠の基礎知識】受精卵が迷子になる病気とは
異所性妊娠のメカニズム
異所性妊娠とは、受精卵が本来着床すべき子宮内膜以外の場所に着床してしまう状態です。「子宮外妊娠」という名前でも知られています。

以前は「子宮外妊娠」という名称でしたが、子宮内でも正常妊娠とは異なる部分での妊娠も含まれるため「異所性妊娠」に変更となりました。
通常の妊娠では、卵巣から排卵された卵子が卵管で精子と出会い、受精卵となります。この受精卵は約1週間かけて卵管を通って子宮内へ移動し、子宮内膜に着床します。
〜着床までの仕組み〜
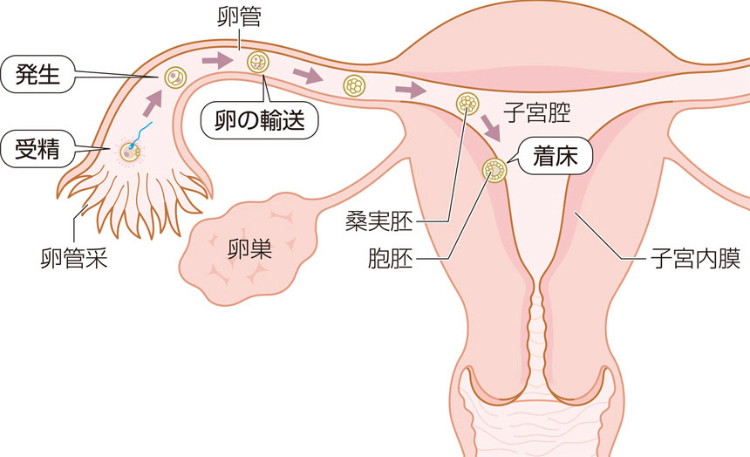
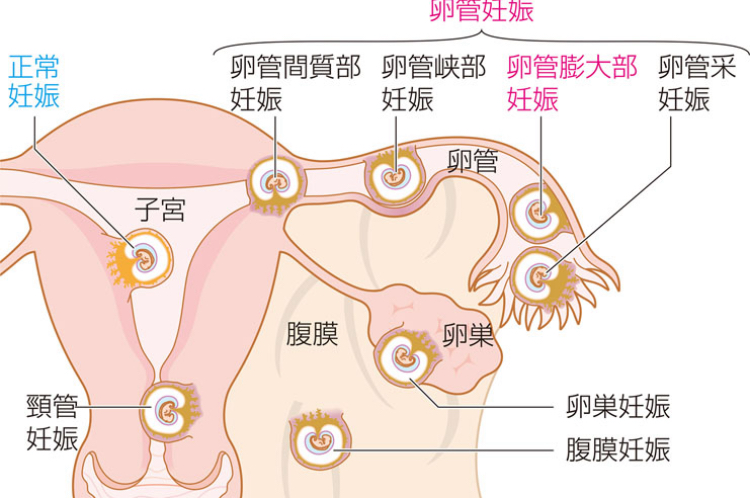
しかし、何らかの原因で卵管の通りが悪くなっていると、受精卵が子宮まで到達できず、子宮内膜以外の部位に着床してしまうのです。異所性妊娠の約95%は「卵管妊娠」です。その他にも、卵巣妊娠、腹膜妊娠、頸管妊娠があります。
〜異所性妊娠の分類〜
なぜ異所性妊娠は危険なのか

子宮内以外で妊娠することがどうしてダメなの??
子宮は赤ちゃんが育つために特別に作られた器官で、妊娠が進むにつれて大きく伸び縮みできる構造になっています。
一方、卵管は直径わずか数ミリの細い管です。ここで受精卵が成長を続けると、卵管が耐えきれずに破裂してしまう危険があります。
卵管破裂が起こると、腹腔内に大量出血を起こし、ショック状態に陥ることもある重篤な緊急事態となります。これが異所性妊娠を「見つけたら必ず治療が必要な病気」とする理由です。
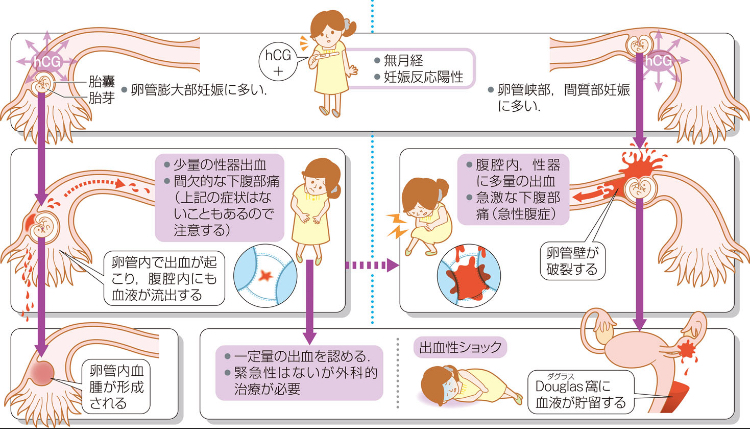
異所性妊娠の頻度と統計
最新の医学統計によると、異所性妊娠の発症頻度は以下の通りです:
- 全妊娠の約1%(100人に1人)
- 流産は約10%(10人に1人)で、これと比べると頻度は低い
- 近年、性感染症の増加に伴い、わずかに増加傾向
- 不妊治療である体外受精・胚移植による妊娠が増加している(体外受精・胚移植での発生率は2〜4%です)
年齢別では、30歳代後半から40歳代で発症率が高くなる傾向があります。
【異所性妊娠の症状と診断】早期発見のポイント
見逃してはいけない初期症状
異所性妊娠の初期症状は、正常な妊娠初期の症状と非常によく似ているため、見分けるのが困難です。しかし、以下の症状の組み合わせに注意深く気を付けることで、早期発見につながります。
警戒すべき症状の組み合わせ:
- 月経の遅れ + 軽い下腹部痛 妊娠による月経の遅れに加えて、片側の下腹部に鈍い痛みを感じる
- 少量の不正出血 + 継続する腹痛 生理とは異なる少量の出血が続き、腹痛も治まらない
- 妊娠反応陽性 + 肩の痛み 妊娠検査薬が陽性なのに、なぜか肩に痛みを感じる(腹腔内出血による関連痛)
特に注意が必要なのは、これらの症状が徐々に強くなってくる場合です。
緊急性の高い危険な症状
以下の症状が現れた場合は、卵管破裂の可能性があるため、直ちに救急車を呼んで医療機関を受診してください:
- 突然の激しい下腹部痛
- 冷や汗、めまい、立ちくらみ
- 顔面蒼白
- 脈が早くなる、血圧低下
- 肩から背中にかけての強い痛み
これらは腹腔内出血によるショック症状の可能性があり、一刻を争う緊急事態です。
現代医学による精密診断
hCG値による診断の流れ
hCG(ヒト絨毛性ゴナドトロピン)は、妊娠すると胎盤から分泌されるホルモンです。このホルモンの血中濃度を測定することで、異所性妊娠の診断に重要な手がかりを得られます。
診断基準となるhCG値:
- 市販妊娠検査薬:尿中hCG 50IU/L以上で陽性
- 医療機関の検査:血中hCG 25IU/L以上から検出可能
- 異所性妊娠の疑い:hCG 1,500〜2,000IU/L以上で子宮内に胎嚢が見えない場合(∵正常妊娠の場合、hCG 1,000IU/L以上で胎嚢が確認できます)
また、hCG値の上昇する程度も参考にします。正常妊娠では、hCG値は48時間で66%以上に増加します。しかし、異所性妊娠では増加率が鈍くなることが特徴的です。
超音波検査による確定診断
経膣超音波検査は、異所性妊娠の診断において最も重要な検査です。熟練した医師による詳細な観察により、以下の所見を確認します:
異所性妊娠を示唆する超音波所見:
- 子宮内腔に胎嚢構造を確認できない(妊娠5〜6週以降)
- 子宮腔外に腫瘤像または胎嚢様構造物を認める
- ダグラス窩(子宮と直腸の間)に液貯留を認める
- カラードプラ法で異常血流を検出
特に重要なのは、hCG値が十分に上昇しているにも関わらず、子宮内に胎嚢が確認できない場合です。この場合、異所性妊娠の可能性が非常に高くなります。
【異所性妊娠の治療戦略】個別化医療の実践
治療方針決定のアルゴリズム
治療は手術で取り除くことが基本となります。しかし、hCG値や超音波検査の所見から薬物療法や待機療法も選択肢となります。治療法の選択は、以下の要因を総合的に判断して患者さんと相談して決めます:
治療選択の判断基準:
- hCG値の高さ:5,000IU/L以下か以上か
- 症状の安定性:出血や痛みの程度
- 胎児心拍の有無:心拍があると血流が豊富で危険度が増す
- 腫瘤の大きさ:破裂リスクとの関連
- 患者さんの全身状態:手術耐用性の評価
- 将来の妊娠希望:卵管温存の必要性
手術療法:確実性を重視した治療
腹腔鏡手術による低侵襲治療
現在の異所性妊娠手術の主流は、腹腔鏡を用いた低侵襲手術です。お腹に小さな穴を4箇所開けるだけで、従来の開腹手術と同等の治療効果を得られます。
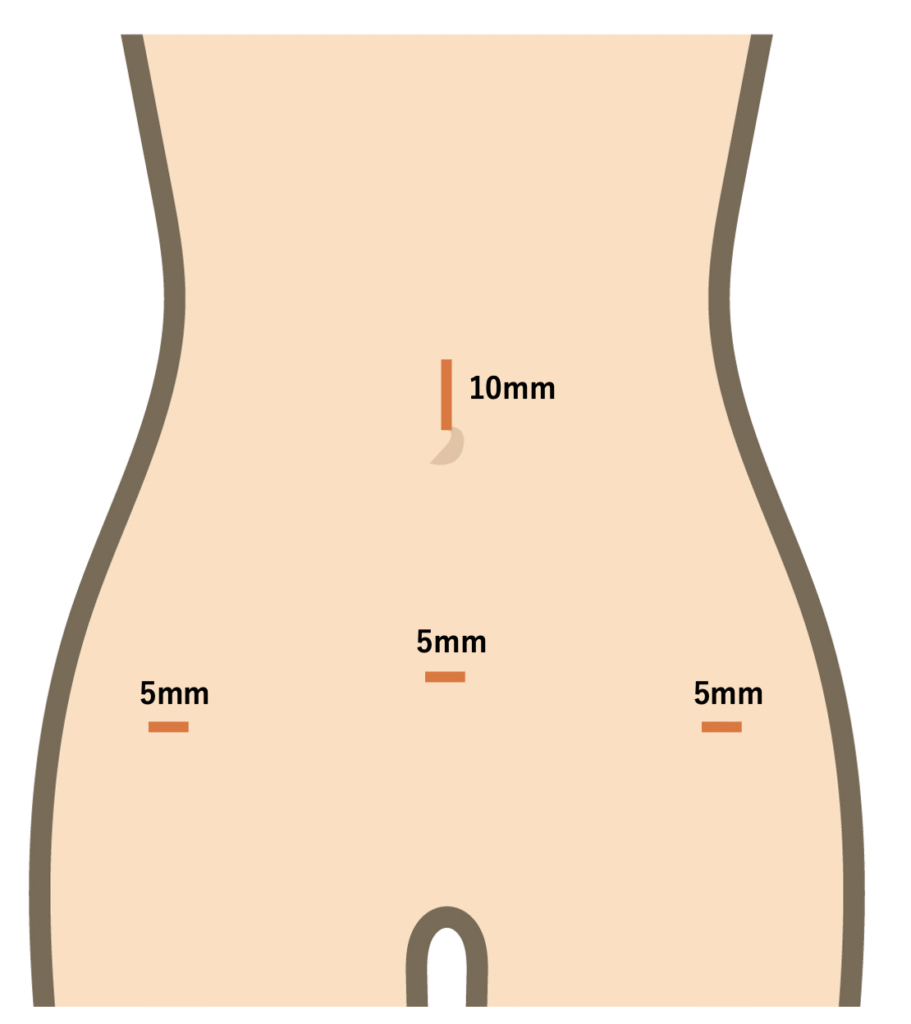
腹腔鏡手術の利点:
- 傷が小さく、美容的に優れている
- 術後の痛みが少ない
- 回復が早く、入院期間が短い
- 癒着の形成が少ない
手術方法の選択:
- 卵管切除術
- 適応:卵管破裂、反復性異所性妊娠、卵管損傷が高度
- 利点:根治性が高い、再発リスクが低い
- 欠点:妊孕性(妊娠しやすさ)への影響
- 卵管切開術
- 適応:卵管の状態が良好、強い妊娠希望
- 利点:卵管機能の温存
- 欠点:存続症のリスク、技術的により困難
薬物療法:MTX治療の適応と効果
メトトレキサート(MTX)は、本来がん治療に使用される薬剤ですが、異所性妊娠の薬物療法としても使用されます。ただし、この使用は保険適用外であることをご理解ください。
MTX治療の適応基準(厳格な条件)
以下のすべての条件を満たす場合にのみ、MTX治療が検討されます:
- hCG値が5,000IU/L以下
- 症状が安定している(腹痛や出血が軽度)
- 胎児心拍を認めない
- 腫瘤径が小さい(通常4cm以下)
- 患者さんが十分に理解し同意している
- 緊急手術が可能な施設での治療
MTX治療のプロトコール
標準的な投与方法:
- 投与量:50mg/m²(体表面積あたり)を筋肉注射
- 効果判定:投与4日後と7日後にhCG値を測定
- 成功基準:7日目のhCG値が4日目より15%以上低下
- 追加投与:成功基準を満たさない場合は2回目の投与を検討
成功率と予後:
- 1回投与での成功率:約90%
- hCG値が低いほど成功率が高い
- 失敗した場合は緊急手術が必要になることがある
MTX治療中の注意点と副作用管理
MTX治療中は、以下の副作用に注意深く観察する必要があります:
主な副作用:
- 白血球減少(感染リスクの増加)
- 口内炎
- 悪心・嘔吐
- 脱毛
- 光線過敏症
- まれに間質性肺炎
これらの副作用を軽減するため、葉酸の補充が推奨される場合があります。
待機療法:自然治癒を期待する選択肢
非常に限られた条件下で、経過観察による待機療法が選択される場合があります。
待機療法の適応
- hCG値が1,000IU/L以下
- 症状が軽微またはない
- 腫瘤が小さい
- 患者さんが治療内容を十分理解している
- 24時間体制で緊急対応可能な施設
待機療法の成績
- 成功率:約88%
- 予後良好の予測因子:hCG値が175〜200IU/L以下で上昇傾向がない場合、88〜96%が自然治癒
治療後の長期管理とフォローアップ
hCG値のモニタリング
すべての治療法において、治療後はhCG値が完全に陰性化(10mIU/mL以下)するまで定期的な検査が必要です。
フォローアップスケジュール:
- 手術後:週1回のhCG測定
- MTX治療後:週1回のhCG測定
- 待機療法:2〜3日おきのhCG測定
異所性妊娠存続症への対策
治療後もhCG値が下がらない「異所性妊娠存続症」が約5〜15%で起こります。この場合、追加治療(MTX投与や再手術)が必要になることがあります。
将来の妊娠に向けて
避妊期間:
治療後3〜4ヶ月間は避妊を推奨します。これは、治療による体への影響を最小限にし、次回妊娠の安全性を高めるためです。
再発リスクの管理:
異所性妊娠の既往がある場合、再発率は13〜20%(一般的な発症率の約10倍)となります。次回妊娠時は、より早期からの慎重な経過観察が重要です。
妊孕性への影響:
適切な治療を受けた場合、将来の妊娠率は以下の通りです:
- 卵管切除術後:約60〜70%
- 卵管切開術後:約70〜80%
- MTX治療後:約65〜75%
まとめ:異所性妊娠との向き合い方
異所性妊娠は、現代医学の進歩により、早期発見・適切な治療によって将来の妊娠への影響を最小限に抑えることができる疾患となりました。
重要なのは、以下の3つのポイントです:
- 早期発見:妊娠の可能性がある時期の腹痛や不正出血を軽視しない
- 適切な医療機関の受診:症状があれば迷わず産婦人科専門医を受診する
- 個別化された治療選択:医師と十分に相談し、自分に最適な治療法を選択する
医学は日々進歩しており、異所性妊娠の治療成績も年々向上しています。不安を感じることがあれば、遠慮なく産婦人科専門医にご相談ください。
私たち産婦人科医は、患者さんの現在の健康と将来の妊娠の両方を守るため、最新の医学知識と技術を駆使して治療にあたっています。適切な治療により、多くの方が安全に治療を完了し、その後の妊娠も可能となっています。
最後までお読み頂き誠にありがとうございました(*˘︶˘*).。.:*♡
参考文献
- 日本産科婦人科学会編. 産科婦人科学第10版. 文光堂, 2018.
- Stovall TG, Ling FW, Gray LA. Single-dose methotrexate for treatment of ectopic pregnancy. Obstet Gynecol. 1991;77(5):754-757.
- 日本産科婦人科学会. CQ409 異所性妊娠の診断は? 産婦人科診療ガイドライン婦人科外来編2017, pp.364-367.
- American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 191: Tubal Ectopic Pregnancy. Obstet Gynecol. 2018;131(2):e65-e77.
- 日本産科婦人科学会. CQ410 異所性妊娠の治療は? 産婦人科診療ガイドライン婦人科外来編2017, pp.368-371.
- Lipscomb GH, McCord ML, Stovall TG, et al. Predictors of success of methotrexate treatment in women with tubal ectopic pregnancy. N Engl J Med. 1999;341(26):1974-1978.
- 異所性妊娠研究会. 異所性妊娠診療の手引き. 金原出版, 2019.
- 病気がみえる vol.10 産科(第4版)
この記事は医学的情報の提供を目的としており、個別の診断や治療に代わるものではありません。症状がある場合は、必ず産婦人科専門医を受診してください。記載内容は2025年現在の医学的知見に基づいています。



コメント