はじめに

救急外来に行って全身画像をとったら「卵巣が腫れています」と言われました。
私は癌なのでしょうか。。。
画像をとったら「卵巣に腫れがあります」と言われ、頭が真っ白になっていませんか?
「がんかもしれない」「手術が必要なの?」と不安が一気にあふれてくるのは当然のことです。
でも、少し落ち着いて聞いてください。卵巣腫瘍の約90%は「良性」です。
「良性」とは、体に大きな害を与えにくい状態のことを指します(詳しくは後述します)。
今日の救急外来で「緊急性なし」と判断されたのなら、今すぐ慌てる必要はありません。

卵巣腫瘍の種類・検査・治療の流れを、わかりやすくお伝えします!
ぜひ最後まで読んでみてください💡
【卵巣腫瘍の種類と特徴】良性・悪性はどう違うの?
卵巣腫瘍とはどんな病気?
卵巣腫瘍(らんそうしゅよう)とは、卵巣にできた腫れやしこりの総称のことです。
卵巣は骨盤内に左右一対あるクルミほどの大きさの臓器で、排卵と女性ホルモンの分泌を担っています。
「腫瘍(しゅよう)」とは、細胞が正常とは異なる増え方をしてできたかたまりのことです。
がんのように体に害を与えるものだけでなく、そうでない良性のものも「腫瘍」と呼ばれます。
組織の種類
卵巣腫瘍は、どの細胞からできたかによって大きく3グループに分けられます。
- 上皮性腫瘍:卵巣の表面を覆う細胞から発生した腫瘍
- 精索間質性腫瘍:女性ホルモンを主に分泌している細胞からの腫瘍
- 胚細胞腫:卵子から発生する腫瘍
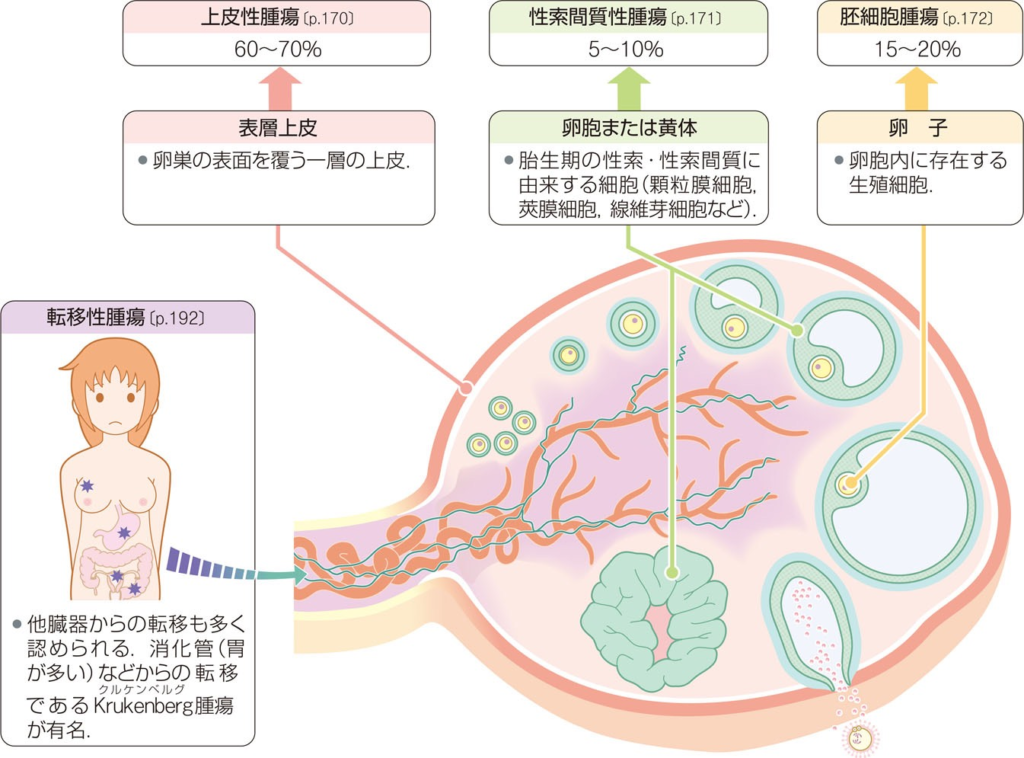
病気がみえる vol.9 婦人科・乳腺外科(第4版)より
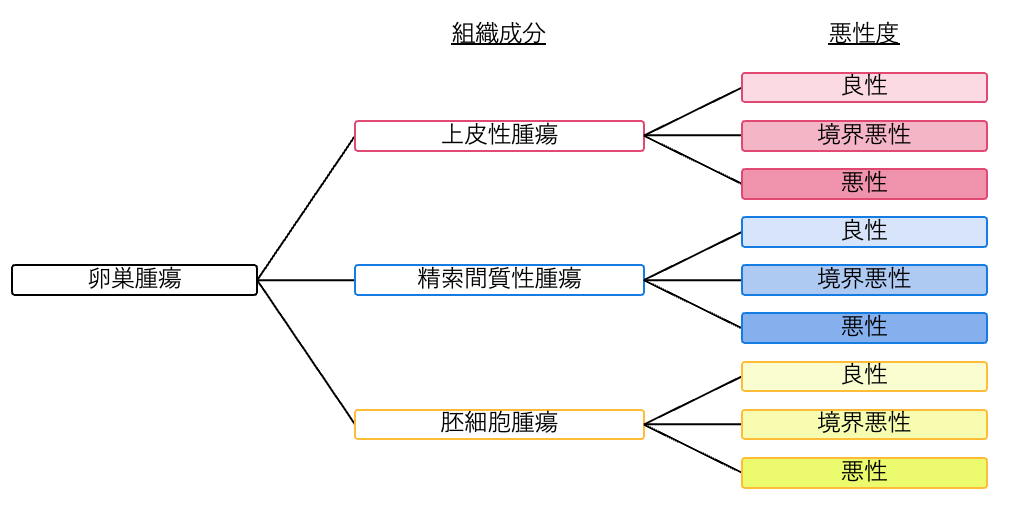
卵巣腫瘍は「良性」「境界悪性(きょうかいあくせい)」「悪性」の3段階に分類されます。
全体の約90%は良性であり、必ずしもがんを意味するわけではありません。
「境界悪性」とは、良性と悪性の中間にあたる状態のことで、すぐに命に関わることは少ないですが、注意が必要な状態です。
上記の分類に加えて、胃など他の臓器がんが卵巣に転移した腫瘍(転移性卵巣腫瘍)もあります。
【卵巣腫瘍の検査・診断の流れ】婦人科受診で何をするの?
婦人科では、次のような流れで診断が進んでいきます。焦らず一つひとつ確認しましょう。
診断フロー:問診から画像検査まで
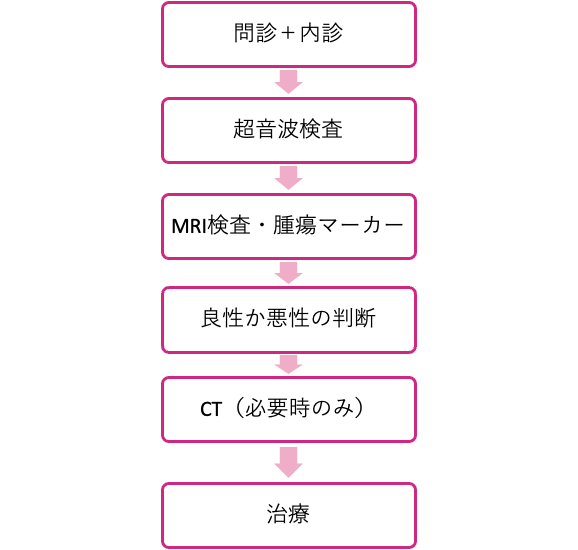
- 問診と内診(ないしん)
症状の確認をしたあと、内診を行います。内診とは、お腹側と腟側から指を当てて腫瘍の大きさ・硬さ・動き具合を触って確認する診察のことです。 - 超音波検査(エコー検査)
音波を体に当てて内部を画像で確認する検査です。腫瘍の大きさや内部が液体だけ(嚢胞性:のうほうせい)なのか、しこりを含む(充実性:じゅうじつせい)のかを確認します。超音波による良悪性の正診率は約90%で、最も重要な第一歩の検査です。 - MRI検査・腫瘍マーカー採血
MRI(エムアールアイ)とは、強い磁気を使って体の内部を詳しく映し出す検査です。卵巣腫瘍は手術前に組織を採取して確認することが難しいため、MRIによる画像診断が良悪性の鑑別においてとても重要な役割を果たします。 - CT検査(必要な場合のみ)
CT(シーティー)はX線を使って体の断面を映し出す検査です。悪性が疑われるときや病気の広がりを確認するために行います。良性と判断された場合は通常、CT検査は行いません。
主な腫瘍マーカーの見方
腫瘍マーカー(しゅようマーカー)とは、血液検査で測定できる検査で以下の目的で使用します。
- 腫瘍が悪性であるかの鑑別
- 腫瘍の顔つきを予測
- 抗がん剤など治療を行った際の効果判定
- 悪性腫瘍の再発の検出
腫瘍の種類に高値となる腫瘍マーカーが異なるため、組み合わせて使われます。
| グループ | 代表的な種類 | 主な腫瘍マーカー |
|---|---|---|
| 上皮性腫瘍 | 漿液性癌、粘液性癌 | CA125、CA19-9、CEA、HE4 |
| 精索間質性腫瘍 | 顆粒膜細胞腫、莢膜細胞腫、 セルトリ・ライディヒ細胞腫 | エストロゲン、アンドロゲン |
| 胚細胞腫瘍 | 卵黄嚢腫瘍、未熟奇形腫、 絨毛癌、未分化胚細胞腫、 成熟奇形腫悪性転化 | AFP、hCG、LDH、SCC |
- CA125:漿液性癌など上皮性の悪性腫瘍で上昇しやすい (ただし、子宮内膜症など良性疾患でも上昇することがある)
- CA19-9:粘液性腫瘍(ねんえきせいしゅよう)で陽性率が高い
- HE4:CA125と組み合わせてROMAという指標を算出することで診断精度が上がる
- AFP:卵黄嚢腫瘍(らんおうのうしゅよう)などで高値になる
- hCG:絨毛がん(じゅうもうがん)や未分化胚細胞腫で上昇する
- エストロゲン・アンドロゲン:ホルモン産生腫瘍で高値になる(精索間質性腫瘍など)
一つの数値だけで良悪性を判断することはできず、画像検査・症状・年齢などと合わせて総合的に判断されます。
【良性卵巣腫瘍の治療】経過観察か手術かの判断ポイント
良性卵巣腫瘍と診断されたとき、対応は大きく「経過観察」と「手術療法」の2種類です。
どちらを選ぶかは、腫瘍の大きさ・症状・年齢・妊娠希望・悪性化リスクなどを総合して判断します。
経過観察とはどんな対応?

腫瘍が小さく無症状な場合は、すぐに手術は行わず、定期的な検査で様子を見る(経過観察)ことが多いです。
患者さんにとってのメリットとリスクをしっかり説明したうえで、同意を得て進めます。
観察の間隔は最初のうちは1〜3ヶ月ごと、落ち着いてきたら3〜6ヶ月ごとが目安です。
毎回の受診では、腫瘍の大きさの変化・充実成分の出現・腫瘍マーカーの推移などを確認します。
経過観察中も「何もしていない」わけではなく、変化を逃さないよう定期的に追跡していきます。
手術が必要になる場合
以下のような状況では、手術(多くは腹腔鏡下手術)が検討されます。
- 腫瘍が大きく、腹痛・腰痛・頻尿・圧迫感などの自覚症状がある
- 長径5cm以上の卵巣嚢胞(のうほう:液体が入った袋状の腫れ)では茎捻転(けいねんてん:腫瘍がねじれること)のリスクが高まる
- 子宮内膜症性嚢胞(チョコレート嚢胞)や奇形腫など、将来の悪性化が心配される腫瘍がある
- 腫瘍が急速に大きくなっている
- 不妊治療の妨げになっている
💡 手術の方法について
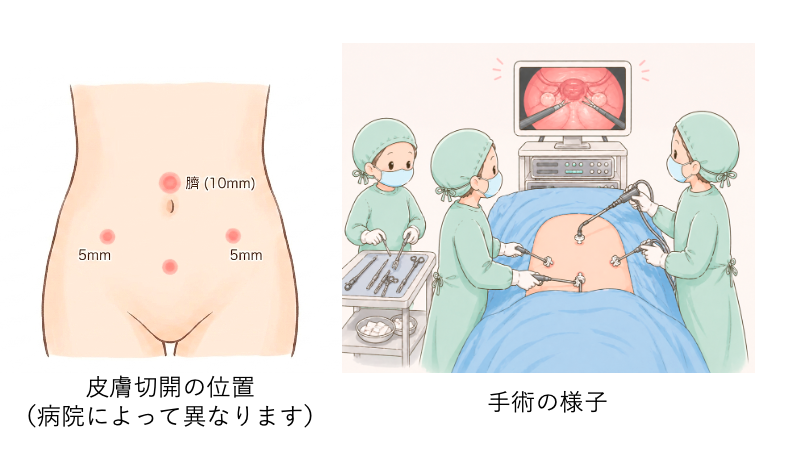
近年は腹腔鏡下手術(ふくくうきょうかしゅじゅつ)が一般的です。お腹に小さな穴をあけてカメラを入れて行う手術で、体への負担が少なく、回復も早いのが特徴です。
術式(手術の方法)は主に以下の2種類です。
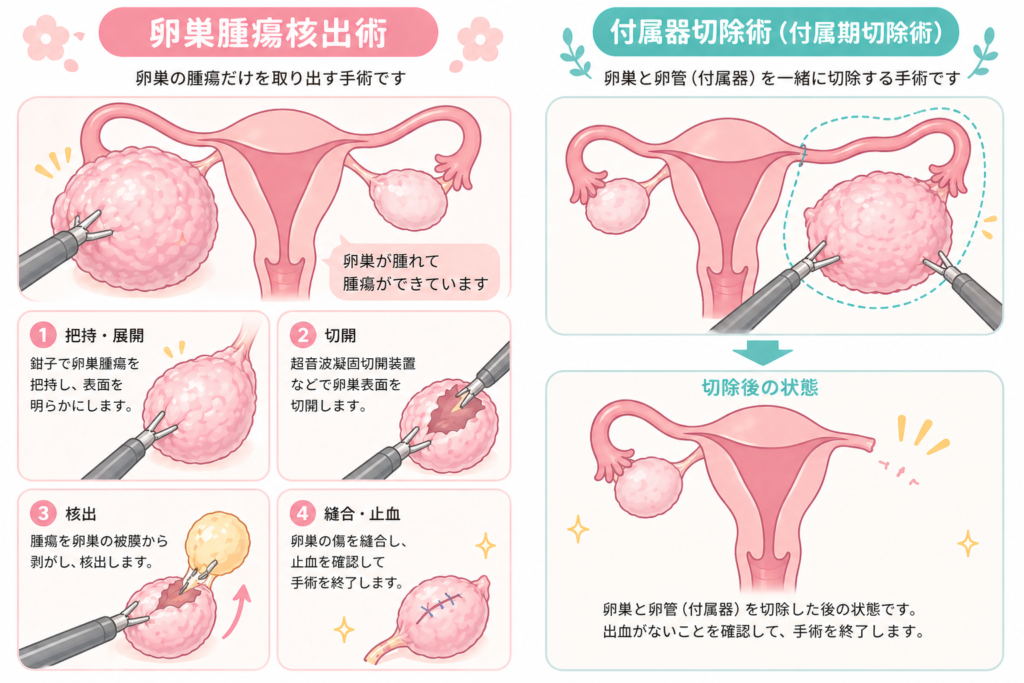
・卵巣腫瘍核出術(かくしゅつじゅつ):腫瘍だけを取り除く方法。卵巣機能を温存できる。
・付属器摘出術(ふぞくきてきしゅつじゅつ):卵巣・卵管ごと取り除く方法。
若い方や妊娠を希望されている方には、卵巣の機能をできる限り温存する「核出術」が選ばれます。
ただし、卵巣腫瘍核出術も、卵巣を傷つけてしまったり、一部切除する必要がある場合があるため卵巣機能が低下するリスクがあります。
妊娠希望の有無・年齢・ライフプランも含めて、担当医と一緒によく相談して決めましょう。
こんな症状が出たらすぐ受診!緊急サイン
経過観察中であっても、以下の症状が現れたときはすぐに医療機関を受診してください。
⚠️ 緊急受診が必要なサイン
- 突然の激しい下腹部の痛み
- 嘔気(おうき:吐き気)・嘔吐を伴う腹痛
- 冷や汗・顔面蒼白・意識が遠のく感じ
- お腹が急に張ってきた・腹水がたまった感じ
これらは卵巣腫瘍の「茎捻転(腫瘍のねじれ)」や「腫瘍破裂」を疑う緊急サインです。
放置すると大量出血・ショック状態を引き起こす場合があります。夜間・休日でも迷わず救急外来へ行きましょう。
まとめ
今回は、救急外来で偶然に卵巣腫瘍が見つかった方を対象に、卵巣腫瘍の基本知識・検査の流れ・良性腫瘍の対応についてお伝えしました。
- 卵巣腫瘍の約90%は良性であり、必ずしもがんではありません
- 診断には超音波・MRI・腫瘍マーカーを組み合わせて使います
- 良性なら「経過観察」か「手術」かを腫瘍の状態や年齢で判断します
- 突然の激しい腹痛などの緊急サインがあれば、すぐに受診してください
「腫瘍」という言葉に驚かれた気持ちはよくわかります。でも一人で抱え込まずに、明日の婦人科外来でしっかり担当医に話を聞いてもらってください。
私たち産婦人科医は、皆さんの不安に寄り添いながら最善の治療を一緒に考えます。安心して受診してくださいね🌸
最後までお読み頂き誠にありがとうございました(*˘︶˘*).。.
【参考文献】
- 産婦人科の實際 Vol.73 No.11 2024「卵巣腫瘍」田畑潤哉・矢内原臨・岡本愛光(東京慈恵会医科大学産婦人科学講座)
- 日本産科婦人科学会・日本産婦人科医会 産婦人科診療ガイドライン 婦人科外来編2020
- 世界保健機関(WHO)女性生殖器腫瘍分類 第5版(2020年)
- 病気がみえる vol.9 婦人科・乳腺外科(第4版)
※ この記事は医学的情報の提供を目的としており、個別の診断や治療に代わるものではありません。症状がある場合は必ず産婦人科専門医を受診してください。記載内容は2026年現在の医学的知見に基づいています。



コメント