はじめに
最近、妊娠成立した患者さんからよくこのような質問をされます。

出生前診断について気になるので教えてください。

NIPTとか羊水検査とかありますがどれがいいですか?
妊娠が分かって嬉しい反面、赤ちゃんのことが心配で不安になる気持ち、とってもよく分かります💕
今回は、出生前診断について、検査の種類から費用、リスクまで詳しくお話ししていきますね!
この記事を読めば、あなたとパートナーさんにとってベストな選択ができるはずです✨
出生前診断ってそもそも何?
出生前診断とは、赤ちゃんがお母さんのお腹の中にいる間に、赤ちゃんの健康状態や病気の有無を調べる検査のことです。
「胎児診断」や「出生前検査」とも呼ばれています。
すべての新生児のうち、3〜5%は何らかの異常をもって生まれてきます。
異常と一概に言っても、発育の異常(小さすぎたり大きすぎる)、形態の異常(心臓の形が正常と異なる)、染色体異常(21トリソミーなど)、遺伝性疾患、先天性代謝異常など多岐にわたります。
その中で、よく質問される21トリソミーなどの染色体異常は全体の約25%に過ぎません
出生前診断で分かるのは、主に以下のような病気です:
- ダウン症候群(21トリソミー)
- エドワーズ症候群(18トリソミー)
- パトー症候群(13トリソミー)
- その他の染色体異常
- 二分脊椎などの神経管異常
- 一部の遺伝子の病気
出生前診断は夫婦の自発的な意思によって開始されます
つまり、すべての妊婦さんが必ず受ける検査ではありません!
これ、本当に大事なポイントです。
出生前診断には限界があって、すべての病気が分かるわけではないんです。
分からないこと:
- すべての奇形や病気
- 将来の発達や学習能力
- 生まれてから起こる病気
- 知的障害や自閉症の程度

つまり、検査で「異常なし」と言われても、
100%健康な赤ちゃんが生まれることを保証するものではないということです。
【図解】検査の種類を知ろう〜確定的検査 vs 非確定的検査〜

産婦人科専門医のための必修知識2022年度版を参考に作成
出生前診断には大きく分けて2つのタイプがあります。
非確定的検査とは

「赤ちゃんが病気である可能性」を調べる検査です。
例えるなら、「疑い」を見つける検査ですね。
メリット:
- 採血やエコー検査なので安全
- 流産のリスクがない
- 比較的早い時期から検査できる
デメリット:
- 確実な診断はできない
- 「陽性」でも必ずしも病気があるわけではない
- 最終的には確定的検査が必要
確定的検査とは
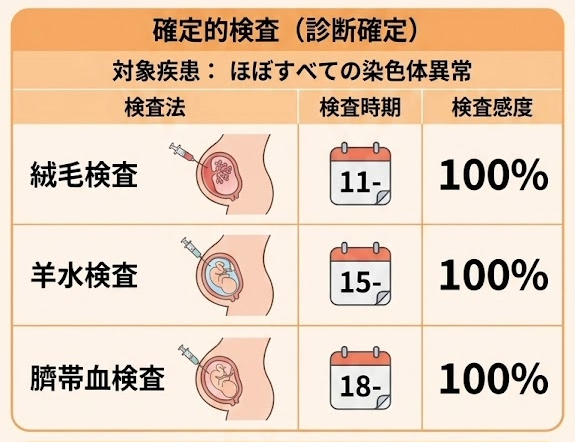
「赤ちゃんが病気かどうか」を確実に診断する検査です。
メリット:
- 確実な診断ができる
- 詳しい染色体検査が可能
デメリット:
- お腹に針を刺す侵襲的な検査
- 流産のリスクがある(0.1〜0.3%)
- 費用が高い(10〜20万円)
【一覧表】検査の種類と特徴
ここからは、それぞれの検査について詳しく見ていきましょう!
下の図は妊娠週数別に並べた検査の種類になります。
| 妊娠週数 | 受けられる検査 | 検査の種類 |
|---|---|---|
| 10週〜 | NIPT | 非確定的 |
| 10〜13週 | 絨毛検査 | 確定的 |
| 11〜13週 | NT測定+初期血清マーカー | 非確定的 |
| 15週〜 | 羊水検査 | 確定的 |
| 15〜18週 | クアトロ検査(血清マーカー) | 非確定的 |
非確定的検査を詳しく解説
超音波検査(NT測定)
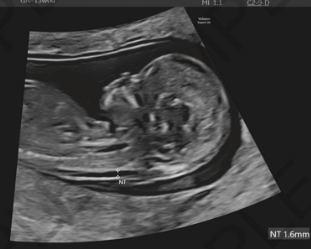
市塚清健「妊娠初期超音波計測で重要な数字」周産期医学 53(8): 1177-1180, 2023.より引用
NT(nuchal translucency) = 赤ちゃんの首の後ろのむくみ
妊娠11週0日〜13週6日の間に測定します。
エコー検査で赤ちゃんの首の後ろの透明な部分の厚さを測ります。
この厚さが3mm以上だと、染色体異常のリスクが高くなると言われています。
ただし、NT肥厚 = 異常ではありません!
正常な赤ちゃんでもNTが厚いことはあります。
そのため、NTが厚いと指摘された場合:
- 遺伝カウンセリングを受ける
- 確定的検査についての情報を提供される
- 妊娠中期に詳しいエコー検査をする
母体血清マーカー検査
お母さんの血液を調べて、赤ちゃんの病気のリスクを推定する検査です。
初期血清マーカー(妊娠11〜13週)
調べるもの:
- hCG(妊娠ホルモン)
- PAPP-A(妊娠関連タンパク質)
- NT測定と組み合わせる
対象疾患:
- ダウン症候群
- エドワーズ症候群
費用: 約3〜5万円
クアトロ検査(妊娠15〜18週)
調べるもの:
- hCG
- AFP
- inhibin A
- uE3(エストリオール)
対象疾患:
- ダウン症候群
- エドワーズ症候群
- 二分脊椎
費用: 約2〜3万円
NIPT(新型出生前診断)
今、一番注目されている検査です!
🌟 NIPTの特徴
仕組み: お母さんの血液の中には、赤ちゃん由来のDNAが少し混ざっています。 このDNAを調べることで、赤ちゃんの染色体異常を推定します。
対象疾患:
- ダウン症候群(21トリソミー)
- エドワーズ症候群(18トリソミー)
- パトー症候群(13トリソミー)
実施時期: 妊娠10週以降
費用: 約7〜20万円
✨ NIPTのメリット
- 採血だけで検査できる
- 流産のリスクがない
- 検出率が高い(感度99%以上)
- 早い時期から検査できる
⚠️ NIPTの注意点
- 確定診断ではない
- 認定施設でしか受けられない
- 対象者が限られている
- 費用が高い
📌 誰が受けられるの?
日本では、以下のような方が対象とされています:
- 35歳以上の妊婦さん
- 過去に染色体異常の赤ちゃんを妊娠した方
- 超音波検査で異常が疑われた方
- 夫婦のどちらかに染色体異常がある場合
【重要】検査の精度を正しく理解しよう
ここが一番誤解されやすいポイントです!
📊 検査精度の見方
検査には4つの指標があります:
- 感度 = 病気の赤ちゃんを「陽性」と判定できる割合
- 特異度 = 正常な赤ちゃんを「陰性」と判定できる割合
- 陽性的中率 = 「陽性」の時、実際に病気である割合
- 陰性的中率 = 「陰性」の時、実際に正常である割合
💡 具体例で理解しよう
35歳の妊婦さんがNIPTを受けた場合:
NIPTは、陽性的中率:80%、陰性的中率:99.9%です
〜陽性と出たら〜
陽性判定
↓
実際に異常あり:80%
実際は正常:20%(偽陽性)
つまり、陽性でも5人に1人は正常なんです!
だから、陽性と言われても落ち込みすぎないでくださいね💕
確定的検査を受けて、初めて確実な診断ができます。
〜陰性と出たら〜
陰性判定
↓
実際に正常:99.9%
実際は異常:0.1%(偽陰性)
1/1,000の確立で赤ちゃんが病気であるリスクがあります。この頻度は、一般女性がダウン症候群(21トリソミー)の赤ちゃんを妊娠するリスクと同じ確率になります。
つまり、陰性でもほぼ安心できますが、100%ではないことも覚えておいてください。
📈 各検査の陽性的中率比較表
| 検査の種類 | 35歳の場合の陽性的中率 |
|---|---|
| NIPT | 約80% |
| 初期血清マーカー | 約5〜10% |
| クアトロ検査 | 約3〜5% |
| NT測定 | 約10〜20% |
この表を見ると、NIPTの精度が高いことが分かりますね!
確定的検査を詳しく解説
羊水検査
🔬 どんな検査?
妊娠15週以降に行います。
お母さんのお腹に細い針を刺して、羊水を10〜20mL採取します。
羊水の中の赤ちゃんの細胞を培養して、染色体を調べます。
📅 いつ受ける?
推奨時期: 妊娠15週以降
妊娠14週より前だと、赤ちゃんの手足が曲がったままになるリスクがあるので推奨されていません。
⏰ 結果が出るまで
通常、2〜3週間かかります。
💰 費用
約10〜15万円(自費診療)
⚠️ リスク
- 破水:100人に1人(1%)
- 流産:1000人に1〜3人(0.1〜0.3%)
リスクは低いですが、ゼロではないことを理解してください。
絨毛検査
🔬 どんな検査?
妊娠10〜13週に行います。
胎盤の一部(絨毛)を採取して、染色体を調べます。
💡 採取方法
お腹から採取(経腹法):
- 胎盤が子宮の前側にある時
- 針を刺して絨毛を吸引
膣から採取(経腟法):
- 胎盤が子宮の後ろ側にある時
- カテーテルや鉗子で絨毛を採取
⏰ 結果が出るまで
5〜7日間(羊水検査より早い!)
💰 費用
約10〜15万円(自費診療)
⚠️ リスク
- 破水:100人に1人(1%)
- 流産:1000人に2人程度(0.2%)
✨ 羊水検査と比べたメリット
- 早い時期に検査できる
- 結果が早く分かる
⚠️ 羊水検査と比べた注意点
胎盤限局性モザイク(CPM) という現象があります。
これは、胎盤の細胞だけに染色体異常があって、赤ちゃん自体は正常というケースです。
約1%に起こります。
この場合、羊水検査で再確認が必要になります。
よくある質問コーナー
外来でよく聞かれる質問をまとめました!
Q1: 若いんですが、検査は受けるべきですか?
A: 年齢が若くても検査を受けることはできます!
ただし、「必ず受けるべき」というわけではありません。
染色体異常のリスクは年齢とともに上がりますが、若い方でもゼロではないんです。
年齢別のダウン症候群リスク:
- 20歳:1/1,667
- 25歳:1/1,250
- 30歳:1/952
- 35歳:1/378
- 40歳:1/106
- 45歳:1/30
大切なのは、あなたとパートナーさんがどう考えるか、ということです💕
Q2: NIPTが陰性でも他の検査は必要ですか?
A: これはよく聞かれます!
NIPTは3つの染色体異常(21、18、13トリソミー)しか調べません。
例えば:
- 二分脊椎 → 血清マーカー検査が必要
- 性染色体異常 → NIPTの拡大版が必要
- 心臓の奇形 → 詳しいエコー検査が必要
「どこまで知りたいか」によって、追加の検査が必要かどうかが変わってきます。
Q3: 検査で分からない異常もあるんですか?
A: はい、たくさんあります😢
出生前診断で分かるのは、ほんの一部だけです。
分からないもの:
- 知的障害の程度
- 自閉症スペクトラム
- 多くの遺伝子の病気
- 将来起こる病気
- 発達の状態
だから、検査で「異常なし」と言われても、「完璧な赤ちゃん」を保証するものではないんです。
Q4: 検査を受けないという選択もありですか?
A: もちろんです!✨
むしろ、日本では「検査を積極的に勧めるべきではない」という見解もあります。
検査を受けないことも、立派な選択の一つです💕
検査を受けることで:
- 心理的な負担が増える
- 結果によっては辛い選択を迫られる
- 費用がかかる
これらを考えて、「受けない」と決めることも素晴らしい判断です。
Q5: 費用はどのくらいかかりますか?
A: すべて自費診療です。
| 検査の種類 | 費用の目安 |
|---|---|
| NIPT | 15〜20万円 |
| 羊水検査 | 10〜15万円 |
| 絨毛検査 | 10〜15万円 |
| NT測定+血清マーカー | 3〜5万円 |
| クアトロ検査 | 2〜3万円 |
保険は効かないので、けっこうな金額になりますよね💦
Q6: 結果が出るまでどのくらいかかりますか?
| 検査の種類 | 結果までの期間 |
|---|---|
| NIPT | 1〜2週間 |
| 血清マーカー検査 | 1〜2週間 |
| 絨毛検査 | 5〜7日 |
| 羊水検査 | 2〜3週間 |
結果を待つ間は本当に不安ですよね😢
必要に応じてサポートしますので、一人で抱え込まないでくださいね💕
遺伝カウンセリングの重要性
🌟 遺伝カウンセリングって何?
遺伝カウンセリングとは、遺伝や病気の専門家が、妊婦さんとご家族に対して行う相談のことです。
決して「心のケア」だけではありません!
📝 具体的に何をするの?
検査前のカウンセリング:
- あなたの話をじっくり聞く
- 検査の種類や方法を説明
- 検査の精度と限界を説明
- リスクや費用の説明
- 結果が出た後の選択肢について話し合う
検査後のカウンセリング:
- 結果の意味を分かりやすく説明
- 今後の選択肢を一緒に考える
- 心理的なサポート
- 必要に応じて他の専門医を紹介
💡 大切にしていること
あなたの自己決定権を尊重します。
医師が「こうした方がいい」と押し付けるのではなく、十分な情報をお伝えした上で、あなたとパートナーさんが納得して決められるようにサポートします💕
「検査を受けない」という選択も尊重されます!
📌 誰がカウンセリングするの?
- 臨床遺伝専門医
- 認定遺伝カウンセラー
- 産婦人科専門医
など、専門的な知識を持った医療者が担当します。
⚠️ カウンセリングは必須です
日本産科婦人科学会のガイドラインでは、出生前診断を行う前後に遺伝カウンセリングを行うことが「推奨レベルA」とされています。
つまり、出生前診断を検討している場合は、必ず受けていただく必要があるということです。
検査を受ける前に考えてほしいこと
検査を受けるかどうか決める前に、以下のことをパートナーさんとじっくり話し合ってみてください💕
〜検査の目的を明確にする〜
なぜ検査を受けたいのですか?
- 安心したいから
- 赤ちゃんを迎える準備をしたいから
- 治療方針を決めたいから
- 周りが受けているから(←これはNG!)
目的によって、選ぶべき検査が変わってきます。
〜結果への対応を考えておく〜
これ、本当に大事です。
陽性だったらどうしますか?
- 確定的検査を受ける?
- その後の選択肢は?
- パートナーと意見が一致している?
事前に話し合っておくことで、実際に結果が出た時にパニックにならずに済みます。
〜時間的な制約を理解する〜
検査には適切な時期があります:
- 検査ができる妊娠週数
- 結果が出るまでの期間
- その後の選択肢に関わる時間的制約
特に確定的検査は、妊娠週数が進むとリスクが高くなったり、選択肢が限られたりします。
〜費用について話し合う〜
すべて自費診療なので、けっこうな金額になります💦
家計と相談して、無理のない範囲で決めてくださいね。
〜心の準備をする〜
検査結果によっては、重大な決断が必要になることもあります。
- 陽性の場合の心理的負担
- 待っている間の不安
- 結果を受け止める準備
一人で抱え込まず、周りのサポートを受けながら進めていきましょう💕
最後に
ここまで読んでいただき、ありがとうございます💕
出生前診断について、かなり詳しくお話しさせていただきました。

1番大切なのは、
あなたとパートナーさんが納得して選択することです💓
- 周りの意見に流される必要はありません
- 「正解」はありません
- どんな選択も尊重されます
検査を受けても受けなくても、あなたの赤ちゃんは大切な存在です。
検査の結果がどうであれ、赤ちゃんの価値が変わるわけではありません。
📞 困ったときは
- 不安なことがあったら、遠慮なく相談してください
- セカンドオピニオンを求めることもできます
- 一人で抱え込まないでくださいね
妊娠は人生の中でも特別な時間✨
あなたとパートナーさん、そして赤ちゃんにとって、最良の選択ができることを心から願っています(*˘︶˘*).。.:*♡
何か質問があれば、いつでもコメントやお問い合わせフォームからメッセージくださいね!
【参考文献】
- 日本医学会「医療における遺伝学的検査・診断に関するガイドライン」(2009年)
- 日本産科婦人科学会「出生前に行われる遺伝学的検査および診断に関する見解」(2013年)
- 産婦人科診療ガイドライン産科編2020
- 産婦人科専門医のための必修知識2022年度版
- 病気がみえる vol.10 産科(第4版)
- 日本産科婦人科学会「母体血を用いた新しい出生前遺伝学的検査に関する指針」(2013年)
- American College of Obstetricians and Gynecologists Practice Bulletins




コメント